

Operation in der Klinik
offen-chirurgische Eingriffe
1. Äusseres Genitale/Hodeneingriffe:

Hydrozelen (Wasserbrüche) und Spermatozelen (Nebenhodenzysten) sind gutartige Veränderungen, welche nur behandelt werden müssen, wenn sie den Patienten auf irgend eine Art und Weise stören. Oftmals kann die Ursache dieser Veränderungen nicht genau erklärt werden. Selten sind Entzündung hierfür ursächlich und sie haben keinen Zusammenhang mit bösartigen Erkrankungen. Die operative Entfernung benötigt einen Klinikaufenthalt von 2-3 Tagen und die Zysten werden mittels einem direkten Schnitt am Hodensack entfernt. Dies geschieht üblicherweise in einer Spinalanästhesie. Die Operationsmethode beeinhaltet die Entfernung der Zysten alleine (Hydrozelektomie, Spermatozelektomie), wenn die Familienplanung noch nicht abgeschlossen ist. Dies kann allerdings dazu führen, dass die Zysten in wenigen Fällen wieder auftreten können. Wenn die Familienplanung abgeschlossen ist, wird der Nebenhoden mitentfernt (s. unten). Die Folgen einer solchen Operation sind vor allem Nachblutungen und Infektionen. Sehr selten kann ein Hodenverlust durch die Operation die Folge sein. Oftmals ist das Hodenvolumen direkt postoperativ noch genau so gross wie vorher. Erst nach einer gewissen Zeit werden diese Nachblutungen resorbiert und die Hodengrösse normalisiert sich. In wenigen Fällem kann eine solche Operation zur Fruchtbarkeitsstörungen führen. Der Arbeitsausfall beträgt in der Regel ca. 14 Tage.
Epididymektomie (Nebenhodenentfernung):
Die Nebenhodenentfernung (Epididymektomie) wird bei eigentlichen Nebenhodenproblemen (Zysten, Entzündungen) durchgeführt. Auch hier erfolgt die Operation in Spinalanästhesie und mittels direktem Hodenschnitt. Ueblicherweise ist ein Spitalaufenthalt von 3 Tagen angezeigt, da eine Nachblutungsgefahr bei dieser Operation besteht. Die Epididymektomie kann auch bei Hydrozelen durchgeführt werden und hat den Vorteil, dass diese Wasserbrüche definitiv verschwinden. Nachteilig (v.a. bei jüngeren Patienten) ist die Tatsache, dass auf der operierten Seite eine Situation wie nach einer Sterilisation (Unterbindung, Vasektomie) entsteht. Die grosse Gefahr der Nebenhodenentfernung besteht einerseits im Verlust des Hodens, da die Gefässe des Hodens durch den Nebenhoden verlaufen, und andererseits in einer grossen Nachblutungsgefahr.

Hodentumore gehören zu den aggressivsten Tumorarten im menschlichen Körper. Der betroffene Hoden muss operativ entfernt werden. Der Hautschnitt wird allerdings in der Leiste durchgeführt, da dort die Blut- und Lymphgefässe verlaufen. Der entfernte Hoden wird dann zur Gewebeaufarbeitung und Gewebetypisierung in die Pathologie gesandt. Erst nach ca. 10 Tagen kann dann der definitive Gewebetyp identifiziert werden. Schliesslich entscheiden Tumorart und andere Risikofaktoren (Ausmass, Gefässbefall) über allfällige Nachbehandlungen. Diese Nachbehandlungen bestehen aus Nachbestrahlungen oder Chemotherapien. Die Möglichkeit des Hodenersatzes mittels Silikonimplantat besteht zwar, jedoch empfehle ich die Einlage solcher Prothesen nicht.
In rund 5 % der Fälle finden sich bereits Krebsvorstufen im Hoden der Gegenseite. Deshalb führe ich in der gleichen Sitzung jeweils eine Gewebeentnahme des nicht betroffenen Hodens durch (Hodenbiopsie).
Die Hospitalisationsdauer beträgt in der Regel 2-3 Tage. Die Arbeitsunfähigkeit beträgt ca. 2-3 Wochen.
2. Penis
Penisdeviation - Nesbitoperation - Induratio penis plastica
Diese Operation wird bei angeborener oder erworbener Penisverkrümmung angewandt. Die Erkrankung hierfür heisst Induratio penis plastica oder Peyronie-Krankheit. Es handelt sich um eine lokale Entzündungsreaktion des Schwellkörpers deren Ursache komplett unklar ist. Diese lokale Entzündung führt zur Kontraktur und/oder Kalkplaquebildung. Die Erkrankung verläuft üblicherweise in einem Schub und führt einerseits zu Schmerzen bei der Erektion und zu einer Verkrümmung des Penis. Ausser mit Vitamin E-Tabletten, welche die Krümmung aufhalten kann, gibt es keine effektive Behandlung. Wichtig ist, dass eine abgelaufene Krümmung auch mit Vitamin E nicht mehr rückgängig gemacht werden kann. Andere beschriebene Behandlungen wie Injektion verschiedenster Medikamente oder die Stosswellenbehandlung führten nicht zu den erhofften Behandlungserfolgen.
Eine operative Korrektur sollte nur angestrebt werden, wenn der Patient aufgrund der Veränderung keinen Geschlechtsverkehr mehr durchführen kann. Im übrigen darf die Operation erst beim Stillstand der Krümmung mit einem zeitlichen Sicherheitsabstand von 3 Monaten durchgeführt werden. Eine Korrektur aus kosmetischen Beweggründen ist abzulehnen, da auch eine operative Korrektur nicht zu einem komplett perfekten Organ führt, sondern nur zu einer funktionellen Verbesserung. Die Operationsmethode beinhaltet eine Raffung des Schwellkörpers. Mit einer gewissen Verkürzung des Gliedes ist zu rechnen. Je nach Ausmass der Krümmung müssen mehrer Nähte gesetzt werden. Diese Nähte sind manchmal postoperativ unter der Haut spürbar. Bei dieser Operation wird gleichzeitig eine Zirkumzision (Beschneidung) durchgeführt, da sonst ein Lymphoedem der Vorhaut bestehen bleibt. Der Spitalaufenthalt beträgt 5-7 Tage und zur Ruhigstellung des Penis wird einerseits eine Urinableitung über die Bauchwand (während der Narkose) und ein Kompressionsverband angebracht. Die Folgen einer solchen Korrekturoperation beinhalten selten Gefühlsstörungen am Penisschaft oder an der Eichel, da die verantwortlichen Nerven verletzt worden sind. Möglicherweise können die verwendeten Fäden für Monate als eigentliche Knötchen unter der Haut getastet werden und selten kommt es zu einem Ausreissen der Fäden.
Harnröhrenrekonstruktion bei Verengung (Urethraplastik)
Harnröhrenverengungen können Folge einer Entzündung der Harnröhre, eines vorangegangenen Eingriffs durch die Harnröhre oder einer Verletzung der Harnröhre sein. Oftmals bleibt die Ursache aber auch unbekannt. Die Anzeichen und Symptome der Verengung beinhalten Behinderungen des Harnfluss und Abschwächung des Harnstrahls. Es kann zu Harnträufeln, Harnverhaltung, Blasenüberdehnung und Blasenausstülpungen kommen. Weitere mögliche Folgen sind Harnwegsinfektionen, Blasensteinbildungen und in seltenen Fällen ein gefährlicher Harnstau. In erster Linie wird die Harnröhrenverengung endoskopisch geschlitzt (Urethrotomia interna nach Sachse), wobei unter Sicht mittels eines Messers die Narbe aufgeschnitten wird. Auch diese Harnröhrenschlitzung kann wiederum zu Vernarbungen führen (in ca. 50%). Diese Behandlung wird in der Regel zweimal durchgeführt ehe dann die offene Harnröhrenrekonstruktion durchgeführt werden muss. Je nach Lage der Engstelle wird der Hautschnitt am Penisschaft durchgeführt und die Harnröhre freigelegt. Die Engstelle wird nun eröffnet und ein von der Vorhaut entnommener Hautlappen wird über diese gelegt. Auf diese Weise wird der Durchmesser der Harnröhre wieder grösser. Da die Vorhaut als Transplantat verwendet wird, erfolgt während der Operation meistens eine Zirkumzision. Ein Blasenkatheter muss dann für 7-10 Tagen eingelegt werden. Dieser wird dann ambulant in der Praxis entfernt. Je nach Ausmass des Eingriffs beträgt die Hospitalisationsdauer zwischen 5-7 Tagen. Die Nachteile der Operation bestehen darin, dass die Engstelle erneut auftreten können. Allerdings treten die Engstellen nach offener Korrekturoperation seltener auf, als bei allen anderen Verfahren.
3. Prostata
Transvesikale Prostatektomie (TVP), Adenomenukleation bei gutartiger Erkrankung
Dieses alte operative Verfahren wird heute nur noch bei sehr grossen Prostataes (grösser 100 g) durchgeführt. Diese Behandlung kann nur bei gutartigen Prostataerkrankungen durchgeführt werden. Dabei wird mittels eines Unterbauchschnitt die Blase eröffnet und mit dem Finger werden die Prostataanteile durch die Blase herausgeschält. Diese Operation ist sehr radikal und es bleiben nur noch Kapselanteile im Körper zurück. Aus diesem Grunde müssen die Restanteile der Prostata trotz Operation regelmässig kontrolliert werden. Die Restanteile können wieder nachwachsen oder es kann sich Krebs bilden. Diese Methode beinhaltet in etwa die gleichen Komplikationen wie die Operation durch die Harnröhre (TUR-Prostata, s.u.), allerdings beträgt die Hospitalisationsdauer 7-10 Tage im Vergleich zu 5 Tagen bei der endoskopischen Methode.
Radikale retropubische Prostatovesikulektomie bei bösariger Erkrankung
Bei der totalen oder radikalen Prostatektomie wird die gesamte Prostata inklusive Kapsel mit den Endstücken der Samenleiter und den Samenblasen entfernt. Das Ziel der Operation ist die vollständige Entfernung der Tumor tragenden Prostata, d.h. die Heilung der Krebskrankheit. Heute kann die Prostata durch einen Bauchschnitt (retropubisch), vom Damm her (perineal) oder durch eine Bauchspiegelung (laparoskopisch) entfernt werden. Ganz modern ist roboter-assistierte Prostataentfernung. Die Wahl der Methode hängt von der Konstitution des Patienten, vom Tumortyp, von seiner Ausdehnung, von den Begleiterkrankungen sowie von der Erfahrung des Chirurgen ab. Nach heutigem Wissensstand gibt es allerdings nach wie vor Unterschiede in den Heilungschancen und in der Funktionserhaltung (Erektion und Kontinenz) zwischen den verschiedenen Methoden. Der Spitalaufenthalt richtet sich nach der gewählten Operationsmethode und dauert zwischen 4–12 Tagen. Die Dauer der Rekonvaleszenz hängt von der beruflichen Aktivität ab und beträgt 4 Wochen bis 2 Monate. Die genaue Untersuchung des entnommenen Gewebes, d.h. der Prostata, der Samenblasen und allfälliger Lymphknoten, erlaubt eine genauere Aussage bezüglich der Grösse, der Ausdehnung und der Aggressivität des Tumors. Wenn sich der Krebs mikroskopisch gesehen auf das Innere der Prostatakapsel beschränkt, sind die Heilungchancen am besten. Ist hingegen der Tumor über den Prostatarand hinausgewachsen, sinken die Chancen, auch wenn alles bösartige Gewebe entfernt werden konnte. Dies liegt wahrscheinlich an der bereits vorhandenen mikroskopischen Ablegern in den benachbarten Lymphgefässen. Aktuell gibt es keine zuverlässige Methode, die erlaubt, vor der Operation entscheiden zu können, ob der Tumor auf die Prostata beschränkt ist. In ca. 20% der Fälle zeigt sich nach der Operation, dass der Tumor die Prostata bereits überschritten hat. Es müssen ergänzende Behandlungsmassnahmen besprochen bzw. in Betracht gezogen werden (Nachbestrahlung, Hormonunterdrückung). Den guten Heilungschancen der radikalen Operation stehen heutzutage nur noch wenige Nebenwirkungen entgegen. Das Risiko des unkontrollierten Harnverlustes besteht in den ersten paar Wochen immer. Es ist damit zu rechnen, dass Prostataoperierte zeitlebends eine Einlagebinde tragen müssen. Allerdings beträgt diese Inkontinenz auf lange Sicht ca. 1–5%. Erektionsstörungen treten bei 40–80% der Fälle auf. Die Häufigkeit dieser Begleiterscheinungen hängt vom Alter des Patienten und vom Krankheitsstadium ab. Andersartige Komplikationen betreffen vor allen die Hospitalisationzeit. So besteht die Möglichkeit der Bluttransfusion in ca. 10-15%. Eine Eigenblutspende wird nicht empfohlen. Vorübergehende Urinlecks regeln sich meisten während der Hospitalisation. Nach der Entlassung nach Hause muss noch für weitere 2 Wochen ein Blasenkatheter für 2 Wochen getragen werden. Dieser wird dann ambulant entfernt und dient zur Schienung der Harnröhre, welche mit der Blase vernäht wurde.
4. Niere
Nephrektomie (Nierenentfernung)
Die Entfernung einer Niere erfolgt üblicherweise aufgrund eines festgestellten Krebs. Selten wird auch eine stark vorgeschädigte Niere wegoperiert. Die Nierenentfernung (Nephrektomie) bedeutet die komplette Entfernung der tumorbefallenen Niere und ist die einzige Chance auf Heilung eines Nierenzellkarzinoms. Der Tumor muss hierfür auf die Niere beschränkt sein und es dürfen keine Metastasen vorhanden sein. Die Filterfunktion der entfernten Niere wird dann von der verbliebenen gesunden Niere übernommen. Die Nierenteilentfernung oder die organ-erhaltende Tumorentfernung wird meistens bei den Patienten vorgenommen, die nur noch eine Niere haben, oder die zweite Niere nicht richtig arbeitet, da diese Patienten sonst regelmäßig zur Dialyse (Blutwäsche) ins Krankenhaus müssten. Die Teilentfernung wird außerdem nur bei kleinen Tumoren < 4 cm durchgeführt. Wenn der Tumor hierbei komplett entfernt werden konnte, ist eine weitere Therapie nicht mehr notwendig und der Patient hat ebenfalls die Chance auf Heilung. Die Operation wird mittels eines Flankenschnittes durchgeführt und benötigt eine Hospitalisation von 7-10 Tagen. Nach der Operation können Gefühlsstörungen und eine bleibende Schwellung unterhalb der Narbe bleiben.
5. Bauchwand
Inguinalhernienplastik nach Lichtenstein
Ein Bruch (eine Hernie) ist definiert als Ausstülpung des Bauchfells durch eine bestehende oder sekundär entstandene Lücke in der Bauchwand. In den Bruch können ständig oder zeitweilig Bauchorgane verlagert sein. Ein Bruch entsteht im Erwachsenenalter durch starke Belastung des Bauchraumes und eine Abnahme der Festigkeit des Bindegewebes. Im Bereich der Leiste stellt der Durchtritt des Samenstranges durch die Bauchdecke zusätzlich eine Schwachstelle der Bauchdecke dar. Bei der Frau tritt das runde Mutterband durch die Bauchdecke. Der Leistenbruch bei Kleinkindern kann durch einen offen gebliebenen Bauchfellsack entstehen.
Der Leistenbruch ist eine der häufigst zu operierenden Erkrankungen des Menschen. Ungefähr 0,5% der Bevölkerung erkrankt jährlich daran, 80% davon sind Männer.
Ein Leistenbruch sollte prinzipiell operiert werden, um Komplikationen vorzubeugen. Durch Einklemmung von Darmschlingen kann es zum Darmverschluss und weiteren Komplikationen kommen.
Erste Symptome können ziehende, stechende oder strahlende Schmerzen vor allem bei Belastung in der Leiste sein. Mit zunehmend Vorwölbung des Bruchsackes bemerkt der Patient eine Vorwölbung oder Schwellung in der Leistenregion, die sich besonders beim Husten, Pressen oder Niesen bemerkbar macht. Im Liegen gleitet der Bruch meist in die Bauchhöhle zurück. Es kann aber auch ein kleiner schmerzhafter Knoten in der Leiste erstes Zeichen sein - ein eingeklemmter Bruch.
Ist der Patient in einem guten Allgemeinzustand sollte jeder Bruch operiert werden, um einer Einklemmung zuvorzukommen. Der Eingriff kann längerfristig geplant werden, bei Vorliegen anderer Erkrankungen kann der Patient entsprechend vorbereitet und das Operationsrisiko somit minimiert werden.
Die inkarzerierte (eingeklemmte) Hernie stellt eine absolute dringliche Operationsindikation dar.
Die Leistenhernie wird heute über zwei Zugangswege operiert, laparoskopisch (Knopfloch) oder konventionell über einen Schnitt in der Leiste.
Die laparoskopische (Knopfloch) Operation kann bei einfachen Hernien die Therapie erster Wahl sein. Aber auch bei der primären Leistenhernie und bei der Schenkelhernie (Femoralhernie) bietet diese Technik Vorteile.
Konventionell wird die Leistenhernie durch einen Schnitt in der Leiste, der in lokaler, Lumbal- (Kreuzstich) oder Allgemeinnarkose durchgeführt wird, operiert. Hierbei wird die muskuläre Lücke verschlossen, meist spannungsfrei mit einem Netz ( nach Lichtenstein) verstärkt. Die Operation nach Lichtenstein basiert auf einer minimalen Dissektion der Leistenregion und der Leistenkanalhinterwand, wobei diese durch das Einsetzen von prothetischem Material verstärkt wird. Meiner Ansicht gibt es keine eigentlichen Vorteile für die lapraskopische Methode. Die Hospitalisationsdauer sowie die Endresultate scheinen für beide Methoden in etwa die selben.
Endourologische Verfahren
1. Urethra/Harnröhre
Urethrogramm
Die Röntgendarstellung der Harnröhre erfolgt ambulant in der Klinik. Dabei wird eine kleine Menge Kontrastmittel in die Harnröhrenöffnung gespritzt um die Durchgängigkeit der Harnröhre zu prüfen. Diese Untersuchung wird vor allem bei Harnröhrenverengungen (Strikturen) angewandt) und ist für die präoperative Therapieplanung wichtig.
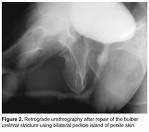
Miktionszysturethrogramm (MCUG)
Diese Untersuchung erfolgt ambulant in der Klinik. Zuerst wird mittels eines kleinen Blaseneinmalkatheters die Blase mit Kontrastmittel gefüllt
(Zystographie). Dabei sind allfällige Blasenausstülpungen (Divertikel) ersichtlich. Schliesslich erfolgt nun das Wasserlösen unter Durchleutung. Dabei können Aussagen über den Urinabfluss, die Beckenbodensituation (Blasensenkungen) und ein allfälliger Pendelurin in die Nieren (Reflux) festgestellt werden.
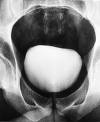
Urethrotomia interna nach Sachse/Meatusstenose
Engstellen der Harnröhre sind in den meisten Fällen erworben und nur selten angeboren. Sie können einerseits durch Harnröhrenentzündungen und andererseits durch Verletzungen im Rahmen operativer Eingriffe, Kathetereinlagen, Blasenspiegelungen und Fremdkörper verursacht werden. Wird eine bestehende Enge, die den Harnabfluß aus der Blase erschwert, nicht therapiert, kann es mittelfristig zu Komplikationen kommen. Immer wiederkehrende Harnwegsinfektionen, Entstehung einer schlaffen Blase mit zunehmenden Harnstau der Nieren und Einschränkung der Nierenfunktion. Akute Probleme sind Harnstrahlabschwächung, gehäufter Harndrang mit erschwerter Blasenentleerung, verlängerte Entleerungszeit, bis hin zum Harnverhalt. Strikturen sind beim Mann überwiegend in der bulbären (mittleren) Harnröhre lokalisiert, bei Frauen sind Harnröhrenengen ein seltenes Krankheitsbild. Primär können die Strikturen durch die Harnröhre hindurch mit (Urethrotomia interna nach Sachse) oder ohne (Urethratomia nach Otis) Sicht geschlitzt werden.
Harnröhrenengen an der äußeren Harnröhrenmündung (Meatusstenose ) betreffen beide Geschlechter. Therapeutisch ist eine einfache Schlitzung oder eine kleine plastische Korrektur durch Ausnähung der Harnröhrenschleimhaut möglich.
2. Prostata
TUR-Prostata - kleine Prostataoperation
Bei den operativen Verfahren stehen dem Arzt mehrere Möglichkeiten zur Verfügung, wobei die häufigste die TURP (transurethrale Prostata-Resektion) ist. Sie gehört zu den am häufigsten durchgeführten Operationen überhaupt und führt in der Regel zu einem guten Ergebnis. Dabei handelt es sich um eine Resektion mittels einer in die Harnröhre eingeführten Schlinge an einem langen, starren Stab. Der Operateur kann dabei durch eine Optik seine Schritte verfolgen, die herausgeschnittenen Gewebereste, sog. Resektionsspäne, werden über eine Spülung entfernt. Dabei wird das Prostatagewebe entfernt, die Kapsel jedoch, in der sie sich befindet, wird stehengelassen. Am besten kann man sich diese Operationstechnik mit dem Aushöhlen einer Orange vorstellen, bei der das Fruchtfleisch durch ein kleines Loch nach und nach entfernt wird, wobei die Orangenschale unversehrt belassen wird. Weil die Kapsel erhalten bleibt, müssen auch Patienten, die eine TURP hinter sich haben, nach der Operation weiter die Vorsorgeuntersuchung zur rechtzeitigen Erkennung eines Prostatakarzinoms in Anspruch nehmen. Die Risiken dieser Operationstechnik teilt man in frühe und späte Komplikationen ein. Bei den frühen Komplikationen beobachtet man Nachblutungen, Nebenhodenentzündung (Epididymitis) und Lungenembolien. Die Spätkomplikationen sind Harninkontinenz (aufgrund der fehlenden Prostata), Verwachsungen (Strikturen) der Harnröhre oder chronische Harnwegsinfekte. Selten kommt es zu einem Erektionsverlust, was aber mit den neuartigen bipolaren Stromtechniken seltener der Fall sein sollte. Nachblutungen ohne Beschwerden gehören in den erstem Wochen zur Regel. Im Zusammenhang mit der TUR-P Operation kann ein TUR-Syndrom entstehen: Das ist dann der Fall, wenn die Spülflüssigkeit über eröffnete Gefäße in den Blutkreislauf gelangt. Dadurch kommt es zu einer Veränderung der Elektrolytsituation und zu einer Belastung des Kreislaufs. Das kann zu einem Schock oder zu einem Lungenödem führen. Sehr oft kommt es nach der TUR-P zu einer so genannten retrograden (rückwärtigen) Ejakulation. Das bedeutet, dass Samenflüssigkeit auch in die Blase übertritt. Von den Betroffenen wird das allerdings nicht als störend empfunden. Die Libido, Erektion und Orgasmusfähigkeit bleiben erhalten. Etwa 10 Prozent der Operierten benötigen nach Jahren eine Nachresektion. Vor allem wegen der weiterentwickelten, verbesserten Techniken und der Herabsetzung der Komplikationsrate, gibt es momentan kein anderes Verfahren, das die TURP als Standardmethode ersetzen kann.
3. Harnblase
TUR-Blase - Blasentumoroperation
Die transurethrale Resektion der Blase stellt ein endoskopisches Verfahren zur Behandlung des Blasenkrebses dar und unterscheidet sich kaum von der Prostataoperation durch die Harnröhre. Dieser Eingriff eignet sich in der Behandlung oberflächlicher Blasentumore. Diese Gewächse kommen gehäuft bei Rauchern vor und werden Papillome genannt. Der Eingriff bedeutet einerseits ein therapeutisches Verfahren, aber andererseits auch ein diagnostisches Manöver. Das Gewebe muss nach dem durchgeführten Eingriff zuerst untersucht werden, ehe der Arzt entscheiden kann, ob noch zusätzliche Massnahmen (Blasenspülungen) durchgeführt werden müssen.
Die Behandlung richtet sich nach der Ausbreitung des Tumors. Meist kann der Urologe während der Blasenspiegelung diese Tumoren mit einer elektrischen Schlinge (=TUR-Blase) abtragen. In der Regel haben diese Patienten eine sehr günstige Prognose. In vielen Fällen wachsen jedoch nach ein paar Monaten oder Jahren erneut solche Gewächse in der Harnblase. Aus diesem Grunde sind danach regelmässige Blasenspiegelungen durchzuführen.
Um einen solchen Eingriff vorzunehmen muss eine Narkose erfolgen und es ist mit einem Klinikaufenthalt von 3-4 Tagen zu rechnen. Nach der Operation muss die Blase mittels eines Katheters abgeleitet werden, zumal die Blasenwand mit dem Eingriff ausgedünnt wird. Als nachteilige Folgen konnen Perforation der Blasenwand entstehen, die in den überwiegend Anzahl der Fälle spontan Ausheilen. Selten muss ein operative Blasenübernähung erfolgen, die die Eröffnung der Bauchhöhle nötig macht. Nachblutungen können auftreten. Meisten können diese mit Blasenspülungen kontrolliert werden. Selten müssen blutstillende Massnahmen durchgeführt werden. In den ersten Wochen nach der Operation können immer wieder Blutbeimengungen im Urin beobachtet werden.
4. Ureter/Harnleiter
retrograde Pyelographie
Die retrograde Ureteropyelographie gehört zu den Röntgenuntersuchungen, bei denen Kontrastmittel angewendet werden. Mit Hilfe dieser Untersuchung können Nierenbecken und Harnleiter dargestellt werden. Die Wortteile "ureter" und "pyelo" leiten sich beide aus dem Griechischen ab, wobei ersteres Harnleiter bedeutet und letzteres mit Becken übersetzt werden kann. Das Nierenbecken ist ein trichterförmiges Gebilde, das den aus der Niere kommenden Urin sammelt und über den Harnleiter in die Harnblase weiterleitet. Der Patient wird in der so genannten Steinschnittlage auf einen Untersuchungstisch gelegt. Dabei sind die Beine ähnlich wie bei einer gynäkologischen Untersuchung angewinkelt und nach außen hoch gelagert, also gespreizt. Meist verabreicht der Arzt für die Untersuchung ein Schmerz- oder Beruhigungsmittel. Eine Narkose ist nur selten notwendig. Die äußeren Geschlechtsorgane werden abgewaschen und steril abgedeckt. Dann bringt der Arzt ein betäubendes Gleitmittel in die Harnröhre ein. Vorsichtig führt er nun ein Gerät zur Blasenspiegelung (Zystoskop) ein. Nach Beurteilung der Harnröhre folgt die sorgfältige Inspektion der Harnblase. Hierbei untersucht der Arzt die Mündungen des Harnleiters (Ureterostien) in der Blase. Durch einen Arbeitskanal des Zystoskops führt er einen kleinen Schlauch mit abgerundeter Spitze wenige Millimeter in den Harnleiter ein. Nun werden Harnleiter und Nierenbecken mit dem Kontrastmittel gefüllt und die Röntgenaufnahmen durchgeführt.
Ein großer Vorteil dieser Untersuchung besteht in der Tatsache, dass der Arzt mit seinen Instrumenten schon an der Problemstelle ist und beispielsweise ein durch einen Stein gestautes Nierenbecken mit Hilfe des dünnen Kunststoffschlauches (Harnleiterkatheter) wieder entlasten kann. Der Patient ist dann meist unmittelbar nach dieser Maßnahme schmerzfrei. Es können auf diese Weise auch Urinentnahmen vom Harnleiter entnommen werden, um gegebenenfalls ein Tumor zu entdecken.
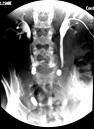
DJ-Einlage - Harnleiterschienung
Syn.: Harnleiterschienung; bei Vergrößerung der um die Harnleiter gelegenen Organe (z. B. bei Karzinom oder Schwangerschaft) oder bei einem Harnleitersteinleiden kann ein Harnstau entstehen, der sehr schmerzhaft ist. Um dies zu verhindern, wird eine Harnleiter-Schiene benutzt. Dabei wird die Schiene, bestehend aus einem Schlauch und einem Führungsdraht, durch die Harnröhre in die Harnblase und weiter in den Harnleiter bis zum Nierenbecken eingeführt. Nachdem die Führungsschiene herausgezogen worden ist, kann der Harn durch den Schlauch abfließen. Die Harnleiter-Schiene sollte regelmäßig gewechselt werden. Um eine bakterielle Infektion zu verhindern, werden vorsorglich Antibiotika verabreicht. Für diese Eingriffe sollte üblicherweise eine Narkose erfolgen. Nach dem Eingriff können hartnäckige Harndrangphänome auftreten.
Die Entfernung dieser Schiene wird ambulant in der Praxis durchgeführt.
Ureterorenoskopie (Harnleiterspiegelung)
Die Ureterorenoskopie ist eine endoskopische Inspektion des Harnleiters und des Nierenbeckens. Neben diagnostischen Zwecken wird sie vor allem als Therapie angewandt. Die Spiegelung von Harnleiter und Nierenbecken (Uretero-reno-skopie) wird erst nach Ausschöpfen anderer zur Verfügung stehender Untersuchungsmethoden eingesetzt. Dabei wird das Endoskop durch die Harnröhre, vorbei an der Blase in den Harnleiter und weiter in das Nierenbecken eingeführt. Da ein solcher Eingriff schmerzhaft ist, wird er entweder in Vollnarkose oder in Spinalanästhesie durchgeführt. Komplikationen treten bei der Ureterorenoskopie selten auf. Indikationen sind u.a. der Verdacht auf einen Tumor, so dass gleichzeitig eine Biopsie entnommen werden kann oder die Abklärung einer einseitigen Hämaturie (Blut im Urin). Therapeutische Indikationen einer solchen Spiegelung sind vielfältiger. Oft werden auf diese Weise große Steine aus Harnleitern und Nierenbecken entfernt, wenn andere Methoden versagt haben. Diese Steine werden heute im Harnleiter zertrümmert und portionenweise entfernt. Die Ureterorenoskopie wird z.B. auch bei Schwangeren, bei denen eine Stoßwellentherapie wegen des Kindes kontraindiziert ist, angewandt.
5. Niere
Anterograde Pyelographie - Kontrastmittelröntgen der Niere
Diese seltene Röntgenuntersuchung des Nierenhohlraumsystems benötigt eine Hospitalisation, da die Niere mittels einer Kanüle angestochen werden muss. Dies geschieht in örtlicher Betäubung und über die Kanüle wird schliesslich Kontrastmittel ins Sammelsystem der Niere gespritzt. Dabei werden Engstellen im Harnleiter sichtbar. Ueblicherweise wird diese Untersuchung im Rahmen von äusseren Nierenableitungen (Nephrostomie, s. u.) angewendet, um die Lage der Punktion zu kontrollieren. Die Gefahr dieser Untersuchung beeinhaltet Blutungen des Nierengewebes.
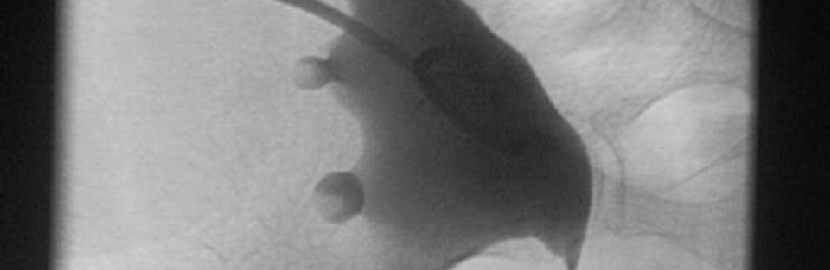
Perkutane Nephrostomie - äussere Nierenableitung
Eine Perkutane Nephrostomie, synonym Pyelostomie, ist die äußere Ableitung des Urins (Per-kutan=Durch die Haut) aus dem Nierenbecken durch einen Nephrostomie - Katheter.
Die Perkutante Nephrostomie ist dann notwendig, wenn es zu einer Abflussbehinderung des Urins aus einem oder beiden Nierenbecken kommt und sich in der Folge ein Harnstau einstellt, der zu einer Harnstaungsniere führt. Eine längere Druckbelastung der Nieren kann die Nierenfunktion beeinträchtigen, das Organ schädigen und zu Infektionen führen. Einer der Gründe für eine Druckbelastung der Niere durch Urin kann ein mechanisches Hindernis sein, etwa ein Nierenstein oder eine Einengung im Bereich der ableitenden Harnwege. Unter einer lokalen Betäubung wird das Nierenbecken unter Ultraschall oder Röntgenkontrolle angestochen und ein Plastikschlauch (Drainage) in das Nierenbecken eingelegt. Der Drainagekatheter wird dann an der Haut angebracht und mit einem Sammelgefäß oder Urinbeutel verbunden in den der Urin abfließen kann.
Die alternative Drainagemöglichkeit der Niere besteht in der inneren Urinableitung mittels Ureterschienung. Diese ist allerdings nicht in jedem Fall möglich. Die Punktion der Niere ist potentiell gefährlich und kann zu schweren Blutungkomplikationen führen, da die Blutversorgung der Niere arkadenförmig verläuft.
Perkutane Nephrolitholapaxie (PNL)
Die perkutane Steinentfernung stellt ein Minimal-invasives Verfahren dar.
Dabei wird von der Flanke aus unter Ultraschall- und Röntgenkontrolle ein Zugangkanal zur Niere (etwa 1 cm Durchmesser) angelegt, durch den kleine Arbeitsinstrumente wie zum Beispiel Laserfasern oder Greifzangen an den Stein gebracht werden können. Mit Hilfe elektrohydraulischer Sonden oder Laserfasern kann der Arzt den Stein dann systematisch unter direkter Sichtkontrolle am Monitor zerstören. Die Fragmente lassen sich absaugen oder mit der Zange entfernen.
Anders als mit der Stoßwellentherapie können hier in einer Therapiesitzung auch größere Steine komplett entfernt werden. Nachteilig ist dagegen die notwendige Narkose und der chirurgische Eingriff. Das Risiko einer schweren Blutung oder gar eines Nierenverlustes besteht. Hierfür ist die bogenartige Druchblutung der Niere verantwortlich (s. Abb unten). Deshalb eignet sich dieses Verfahren nur bei enorm grossen Nierensteinen und der Arzt muss im Einzelfall abwägen, welches Verfahren für den Patienten das günstige ist.